Los tratamientos para el SDT o HI, una vez diagnosticados, deben recetarse bajo estricta prescripción médica.
La testosterona es una hormona muy importante, tanto para el hombre como para la mujer. Como ya hemos comentado en post previos, los beneficios de esta terapia para ambos sexos incluyen entre otros:
- Aumento de la libido (Mejora el rendimiento sexual).
- Aumento de la masa muscular.
- Aumento de la energía mejorando la resistencia al cansancio.
- Disminuye la grasa y el riesgo de padecer diabetes tipo 2.
- Disminuye el riesgo de padecer osteoporosis.
- Reduce el riesgo de padecer ansiedad y depresión.
- Mejora la capacidad cognitiva (memoria).
¿En qué consiste el tratamiento con preparados de Testosterona?
El tratamiento consiste en la administración de esta hormona por varias vías, los preparados vía oral están desaconsejados por su hepatoxicidad.
1- Vía transdérmica:
Crema o gel tópico: se aplican en la piel del abdomen o de los hombros, desde las 7 a las 11 de la mañana, diariamente. Parches: se aplican sobre la piel del abdomen habitualmente, cada 48 horas.
2- Vía intramuscular:
Inyección intramuscular cada 2 semanas o cada 10- 12 semanas, dependiendo de la fórmula del preparado.
- Undecanoato de testosterona , 10- 12 semanas
- Enantato de testosterona, 2 semanas.
3- Implantes subcutáneos:
Pellets de testosterona: Se colocan debajo de la piel y proporciona un nivel constante de testosterona entre 5 y 6 meses. El ‘chip’, es un pequeño dispositivo apenas mayor a un grano de arroz que generalmente se coloca con una pequeña incisión en la zona de la cintura, o en algún lugar con tejido adiposo. No necesita sutura y simplemente se cubre con un apósito adhesivo.
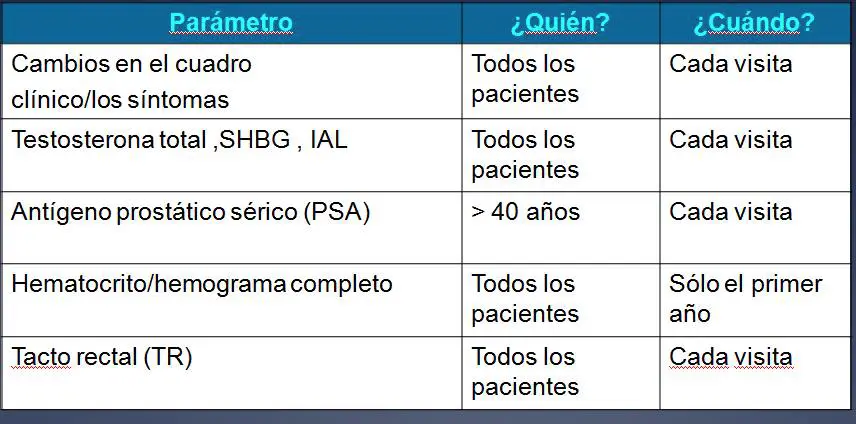
A las 2 ó 3 semanas de iniciado el tratamiento se deben determinar los niveles de testosterona y de SHBG en un simple análisis de sangre, pudiéndose aumentar la dosis (en gel o parches) o disminuir el intervalo de tiempo entre inyección e inyección (vía intramuscular) si no existen unos niveles óptimos de testosterona.
Ventajas e inconvenientes de las inyecciones intramusculares.
Seguimiento de pacientes en terapia con testosterona
Frecuencia
- Cada 3-4 meses durante el primer año, y después, anualmente.
- Continuar el seguimiento indefinidamente.
Objetivo
- Controlar la seguridad y eficacia.
- Ajuste de la dosis.
- Cambio de la preparación.
- Responsabilidad
- El iniciador de la terapia (urólogo), es el responsable del seguimiento o proporcionar pautas si delega la responsabilidad en otro especialista.
Contenido del seguimiento de los pacientes
¿Qué pacientes deben iniciar el tratamiento?
Pacientes que presenten manifestaciones de SDT (HIT), y además, un diagnóstico bioquímico de testosterona disminuida. Podría iniciarse el tratamiento si no hubieran síntomas evidentes pero sí una clara alteración bioquímica.
Antes de iniciar el tratamiento, ¿Qué pruebas hay que hacer?
Antes de iniciar el tratamiento, se debe realizar un tacto rectal en consulta y un análisis de sangre para determinar el nivel de PSA (Antígeno Prostático Específico), para descartar un cáncer de próstata. Es recomendable a partir de los 45 años la monitorización de los niveles de PSA durante el tratamiento para controlar la posible aparición de un cáncer prostático.
¿Qué contraindicaciones absolutas hay?
Contraindicación absoluta:
- Cáncer de próstata y de mama.
Contraindicación relativa:
- Pacientes que presenten una insuficiencia cardiaca severa, síndrome de apnea del sueño, síndrome prostático severo, policitemias y otras alteraciones sanguíneas de hipercoagulabilidad.
Posibles riesgos asociados
¿Puede favorecer la aparición de un cáncer de próstata la terapia sustitutiva con testosterona?
Existe mucha controversia:
A favor:
Existen factores como el papel que desempeña esta hormona en el aumento de tamaño de la próstata a partir de los 40 años (precisamente cuando empiezan a bajar los niveles sanguíneos de testosterona).
Otro factor sería el que proporcionan algunos estudios en animales que relacionan la testosterona suprafisiológica con el cáncer de próstata.
Es sabido desde hace varias décadas que la terapia de supresión androgénica trata con éxito el cáncer de próstata en fase avanzada.
El metabolito de esta hormona, la dihidrotestosterona, pudiera intervenir en el inicio del cáncer de próstata (ensayo clínico de prevención del cáncer de próstata, Prostate Cancer Prevention Trial [PCPT])3.
En contra:
Pocos estudios demuestran una asociación entre testosterona endógena o la terapia de reemplazo con el riesgo de cáncer de próstata Es una evidencia que el cáncer de próstata aumenta con la edad, justamente cuando los niveles de testosterona van bajando, entre un 1% y un 2% cada año, a partir de los 40.
Cui et Al, han pubicado un metaanálisis de 22 estudios aleatorizados y controlados que viene a demostrar la seguridad del tratamiento de reemplazo hormonal con testosterona a corto plazo, sin promover el desarrollo ni la progresión del cáncer de próstata, lo que confiere un nivel de evidencia 1A.
Como médicos, es nuestro deber tomar decisiones en relación a cada paciente, evaluando riesgos y beneficios.
Ello, debido a que, con el adecuado monitoreo, el reemplazo hormonal con testosterona parece ser seguro para la próstata y puede ser un tratamiento efectivo para muchos hombres con síndrome de deficiencia de testosterona.
Si bien el capítulo final respecto al riesgo potencial del reemplazo hormonal con testosterona para el cáncer de próstata no ha sido escrito, hoy debe reconocerse que no existe suficiente evidencia que avale la creencia de que el reemplazo hormonal con testosterona aumente el riesgo de cáncer de próstata.
¿Qué efectos añadidos puede tener el tratamiento?
- Aumento del PSA, (Marcador de la próstata).
- Empeoramiento de los síntomas obstructivos de la HBP ( Hiperplasia prostática benigna) próstata o la posible activación de un cáncer de próstata oculto.
- Agresividad (no existen evidencias en los estudios realizados) y alteraciones del comportamiento. Empeoramiento de la apnea de sueño.
- Empeoramiento de la insuficiencia cardiaca, renal o hepática, previas al tratamiento.
- Alteraciones sanguíneas, hipercoagulabilidad, hiperglucemia o hipercalcemia.
¿Qué especialista es el que debe recomendar el tratamiento con testosterona?
El urólogo. En España esta especialidad incluye la andrología.
Es fundamental durante el tratamiento, el seguimiento periódico en la consulta cada 3-6 meses para ir controlando los niveles de testosterona, determinación del PSA en sangre, hemograma, más bioquímica sanguínea.
Esencial vigilar la presencia de los posibles efectos adversos. La mejoría de los síntomas suele se progresiva y patente a partir del tercer mes de su tratamiento.